Aktualizacja 1 marca 2026
Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Ich pojawienie się często budzi niepokój i pytania o przyczyny. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe nie tylko dla skutecznego leczenia, ale przede wszystkim dla zapobiegania ich nawrotom i rozprzestrzenianiu się. Wbrew obiegowym opiniom, kurzajki nie pojawiają się z dnia na dzień bez wyraźnego powodu. Ich geneza tkwi w infekcji wirusowej, a dokładniej w zakażeniu wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV.
Wirus HPV jest niezwykle zróżnicowaną grupą patogenów, liczącą ponad sto typów. Niektóre z nich są odpowiedzialne za powstawanie kurzajek na skórze dłoni, stóp czy twarzy, podczas gdy inne mogą prowadzić do zmian o charakterze nowotworowym, szczególnie w obrębie narządów płciowych. W kontekście kurzajek skórnych, mówimy o typach wirusa HPV, które preferują namnażanie się w komórkach naskórka. Infekcja zazwyczaj następuje poprzez bezpośredni kontakt z zakażoną skórą lub poprzez pośredni kontakt z przedmiotami, na których wirus przetrwał, takimi jak ręczniki, obuwie czy powierzchnie wspólnego użytku, na przykład w miejscach publicznych.
Skóra, która jest uszkodzona, na przykład przez drobne skaleczenia, zadrapania czy otarcia, staje się bardziej podatna na wniknięcie wirusa. System odpornościowy odgrywa kluczową rolę w obronie przed infekcją. U osób z silnym układem immunologicznym, organizm potrafi skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy po prostu w wyniku stresu i niedoboru snu, wirus ma większe szanse na rozwój i spowodowanie powstania kurzajki.
Główna przyczyna powstawania kurzajek wirusowa
Centralnym elementem w zrozumieniu tego, co wywołuje kurzajki, jest wirus brodawczaka ludzkiego (HPV). Jest to niezwykle powszechny patogen, który stanowi podstawową przyczynę większości przypadków brodawek skórnych. Wirus ten atakuje komórki nabłonka skóry, powodując ich nieprawidłowy rozrost i tworzenie charakterystycznych, guzkowatych zmian. Istnieje wiele typów wirusa HPV, a różne typy preferują różne lokalizacje na ciele i mogą wywoływać odmienne rodzaje brodawek. Na przykład, typy HPV 1 i 2 są często odpowiedzialne za brodawki stóp, podczas gdy typy 3 i 10 mogą powodować brodawki płaskie na twarzy i dłoniach.
Transmisja wirusa HPV następuje głównie poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną lub poprzez kontakt z zanieczyszczonymi powierzchniami. Miejsca takie jak baseny, siłownie, szatnie czy sale gimnastyczne, gdzie panuje wilgotne środowisko sprzyjające przetrwaniu wirusa, są szczególnie narażone na rozprzestrzenianie się infekcji. Nawet dotknięcie powierzchni, na której znajduje się niewielka ilość wirusa, a następnie potarcie oka, nosa czy ust, może doprowadzić do zakażenia, jeśli na skórze znajdują się mikrouszkodzenia. Ważne jest, aby pamiętać, że kurzajki są zaraźliwe, a samoistne drapanie lub usuwanie brodawki może prowadzić do rozsiewu wirusa na inne części ciała, tworząc nowe zmiany.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być różny i zazwyczaj trwa od kilku tygodni do kilku miesięcy. W tym czasie wirus namnaża się w komórkach skóry, nie dając jeszcze żadnych objawów. Układ odpornościowy odgrywa tutaj kluczową rolę. U wielu osób, nawet po kontakcie z wirusem, dochodzi do samoistnego wyeliminowania infekcji przez organizm, zanim brodawka zdąży się pojawić. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób, stresu, niedożywienia lub przyjmowania leków immunosupresyjnych, wirus ma większe szanse na rozwój i wywołanie widocznych zmian skórnych. Dlatego też, osoby z obniżoną odpornością są bardziej podatne na rozwój kurzajek i częściej doświadczają ich nawrotów.
Czynniki sprzyjające rozwojowi kurzajek
Choć główną przyczyną kurzajek jest wirus HPV, istnieje szereg czynników, które mogą znacząco zwiększyć podatność na zakażenie i sprzyjać rozwojowi brodawek. Jednym z kluczowych czynników jest stan skóry. Drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia czy maceracja skóry (czyli rozmiękczenie spowodowane długotrwałym kontaktem z wilgocią.ą), stanowią bramę dla wirusa do wniknięcia w głębsze warstwy skóry. Właśnie dlatego kurzajki często pojawiają się na dłoniach i stopach, które są najbardziej narażone na drobne urazy i kontakt z potencjalnie zakaźnymi powierzchniami.
System odpornościowy odgrywa fundamentalną rolę w obronie przed wirusami, w tym HPV. Osoby z osłabionym układem immunologicznym, na przykład z powodu chorób przewlekłych (takich jak cukrzyca, HIV/AIDS), poddawane chemioterapii lub radioterapii, przyjmujące leki immunosupresyjne po transplantacji narządów, czy też osoby starsze i dzieci, są bardziej narażone na rozwój kurzajek. Również chroniczny stres, brak snu, nieodpowiednia dieta i inne czynniki osłabiające ogólną kondycję organizmu mogą obniżyć zdolność układu odpornościowego do zwalczania infekcji wirusowych.
Wilgotne środowisko to kolejny sprzyjający czynnik. Miejsca takie jak baseny, sauny, łaźnie, prysznice wspólnego użytku, a także noszenie nieoddychającego obuwia, które powoduje nadmierne pocenie się stóp, tworzą idealne warunki do przetrwania i namnażania się wirusa HPV. W takich warunkach skóra staje się bardziej miękka i podatna na mikrouszkodzenia, co ułatwia wirusowi wniknięcie. Długotrwałe moczenie skóry, na przykład podczas pływania, również może zwiększyć jej podatność na infekcję.
Warto również wspomnieć o czynnikach behawioralnych. Obgryzanie paznokci, skubanie skórek wokół paznokci, czy rozdrapywanie istniejących kurzajek to zachowania, które mogą prowadzić do mechanicznego przenoszenia wirusa z jednej części ciała na drugą, a także do rozprzestrzeniania go na inne osoby. Dzielenie się przedmiotami osobistymi, takimi jak ręczniki, pilniki do paznokci czy obuwie, również stanowi drogę transmisji wirusa. Zrozumienie tych czynników pozwala na podjęcie odpowiednich kroków profilaktycznych i zmniejszenie ryzyka zakażenia.
Jak wirus HPV wywołuje kurzajki na skórze
Kiedy wirus brodawczaka ludzkiego (HPV) wniknie do organizmu, jego głównym celem stają się komórki naskórka. Proces ten zazwyczaj rozpoczyna się od niewielkich uszkodzeń skóry, które stanowią otwartą drogę dla wirusa. Po przedostaniu się do naskórka, wirus integruje swój materiał genetyczny z materiałem genetycznym komórek gospodarza. Nie jest to jednak zwykła infekcja, która prowadzi do szybkiego zniszczenia komórek, jak ma to miejsce w przypadku wielu innych wirusów. Wirus HPV działa w sposób bardziej podstępny.
Wirus HPV posiada specyficzne białka, które potrafią manipulować cyklem życia komórki. Zamiast wywołać jej apoptozę (programowaną śmierć), wirus stymuluje niekontrolowany podział i różnicowanie się komórek naskórka. Komórki zakażone wirusem zaczynają się namnażać w przyspieszonym tempie, tworząc charakterystyczne zgrubienia i nierówności na powierzchni skóry, które obserwujemy jako kurzajkę. Wirus wykorzystuje maszynerię komórkową gospodarza do replikacji, czyli tworzenia nowych kopii siebie samego.
Warto zrozumieć, że sama obecność wirusa HPV w organizmie nie zawsze oznacza powstanie kurzajki. Kluczową rolę odgrywa tutaj układ odpornościowy. Jeśli system immunologiczny jest sprawny, potrafi rozpoznać zakażone komórki i zainicjować odpowiednią reakcję obronną, która często prowadzi do wyeliminowania wirusa i zaniku zmian, zanim staną się one widoczne. Jednak w przypadku osłabionej odporności, wirus ma większe pole do popisu. Komórki zakażone wirusem, zamiast zostać zniszczone, zaczynają się nadmiernie namnażać, tworząc widoczne brodawki. To właśnie ten nieprawidłowy rozrost komórek nabłonka, wywołany przez specyficzne wirusowe białka, jest bezpośrednią przyczyną powstawania kurzajek.
Różne typy kurzajek i ich przyczyny wirusowe
Choć wszystkie kurzajki mają wspólne podłoże wirusowe, wynikające z infekcji wirusem brodawczaka ludzkiego (HPV), różnorodność typów wirusa prowadzi do powstawania odmiennych morfologicznie zmian skórnych. Poznanie tych różnic może pomóc w lepszym zrozumieniu, co wywołuje kurzajki w konkretnym przypadku i jakie mogą być ich cechy charakterystyczne. Każdy typ wirusa HPV ma pewne predyspozycje do infekowania określonych obszarów skóry i wywoływania specyficznych zmian.
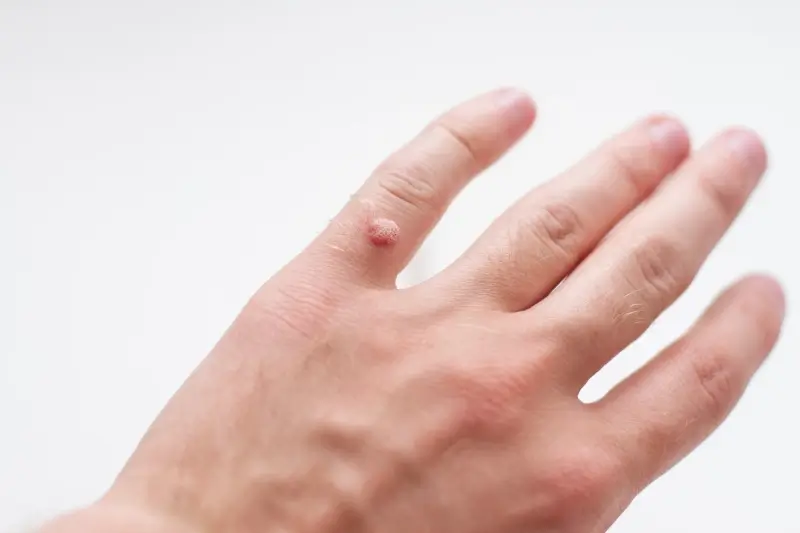
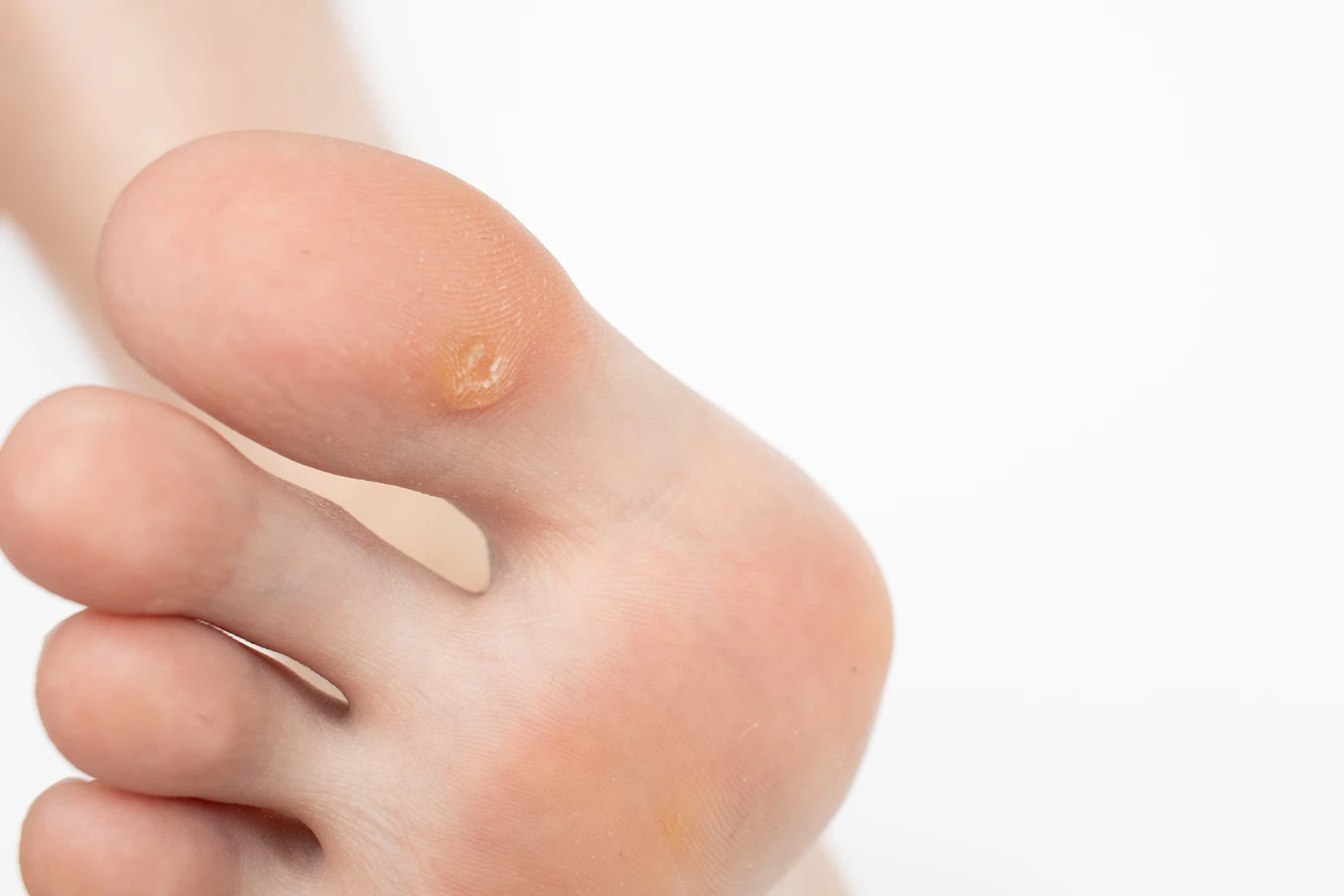
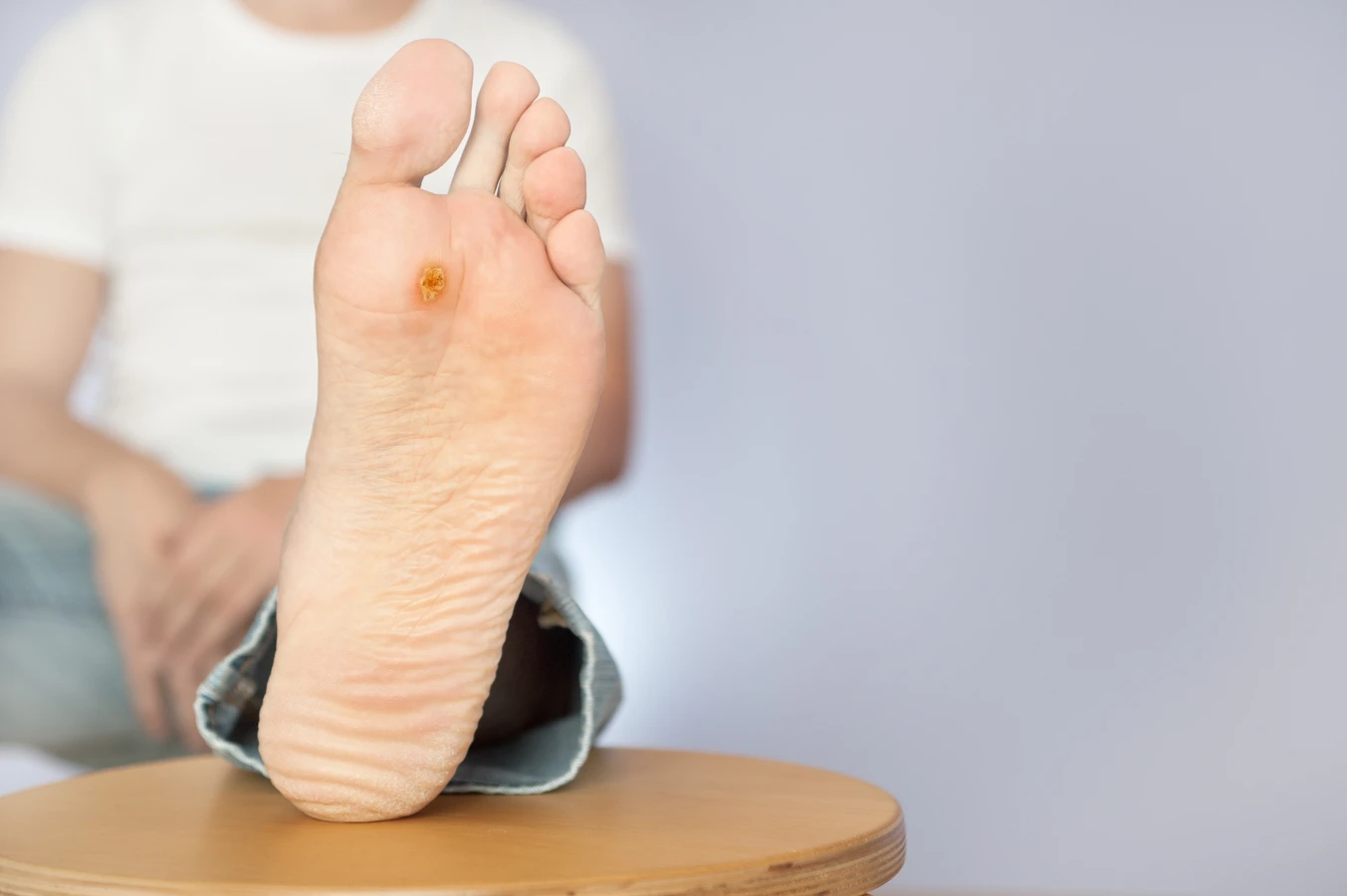
Najczęściej spotykanym typem są kurzajki zwykłe (verruca vulgaris). Wywołują je zazwyczaj typy HPV 2 i 4. Mają one szorstką, nieregularną powierzchnię i mogą pojawiać się pojedynczo lub w skupiskach, najczęściej na palcach, dłoniach i łokciach. Ich wygląd jest często opisywany jako „kalafiorowaty”. Kolejnym częstym rodzajem są kurzajki stóp (verruca plantaris), często określane jako odciski, które wywołują głównie typy HPV 1, 2 i 4. Lokalizują się na podeszwach stóp, gdzie pod naciskiem chodu mogą wrastać do wewnątrz, powodując ból. Cechuje je charakterystyczny wzór linii papilarnych przerwany przez zmianę.
Istnieją również kurzajki płaskie (verruca plana), które wywołują zazwyczaj typy HPV 3 i 10. Są one mniej charakterystyczne, ponieważ mają gładką powierzchnię i są lekko wyniesione ponad skórę, często przybierając kolor skóry lub lekko brązowawy. Najczęściej pojawiają się na twarzy, szyi i grzbietach dłoni. Mimo swojego niepozornego wyglądu, mogą być bardziej oporne na leczenie. Wreszcie, brodawki nitkowate (verruca filiformis) charakteryzują się wydłużonym, nitkowatym kształtem i często lokalizują się na twarzy, szczególnie wokół nosa i ust. Wywołują je typy HPV 1, 2 i 4.
Wszystkie te różnorodne zmiany, mimo odmiennej morfologii, mają wspólne źródło w infekcji wirusem HPV. Kluczowe dla ich rozwoju jest to, w jaki sposób dany typ wirusa oddziałuje na komórki naskórka i jaki jest stan układu odpornościowego osoby zakażonej. Zrozumienie tej zależności pozwala na lepsze podejście terapeutyczne i profilaktyczne, dostosowane do specyfiki danego typu kurzajki i potencjalnych dróg transmisji wirusa.
Kiedy kurzajka staje się zaraźliwa dla innych osób
Moment, w którym kurzajka staje się zaraźliwa, zależy od kilku czynników, ale kluczowe jest to, że wirus HPV jest obecny na powierzchni zmiany skórnej od momentu jej powstania. Już sama obecność brodawki na skórze oznacza, że wirus aktywnie namnaża się w zakażonych komórkach i może być transmitowany na inne osoby. Nie ma jednego, ściśle określonego momentu, od którego kurzajka „staje się” zaraźliwa; zaraźliwość jest cechą zmian wywołanych przez wirus HPV od początku ich istnienia.
Główną drogą transmisji wirusa jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Oznacza to, że dotknięcie kurzajki na dłoni lub stopie innej osoby może prowadzić do przeniesienia wirusa. Jednak zaraźliwość nie ogranicza się tylko do bezpośredniego kontaktu. Wirus HPV jest dość odporny i może przetrwać na różnych powierzchniach przez pewien czas. Dlatego też, dzielenie się przedmiotami, które miały kontakt z zakażoną skórą, takimi jak ręczniki, obuwie, rękawiczki, pilniki do paznokci, czy nawet wspólne korzystanie z pryszniców, basenów czy siłowni, może stanowić drogę transmisji.
Szczególnie podatne na zakażenie są miejsca, gdzie skóra jest uszkodzona lub wilgotna. Na przykład, jeśli ktoś ma drobne skaleczenie na stopie, a następnie przejdzie boso po mokrej podłodze w szatni, gdzie wcześniej stąpała osoba z kurzajką stóp, ryzyko zakażenia jest znacznie podwyższone. Podobnie, obgryzanie paznokci lub skubanie skórek wokół nich, a następnie dotykanie innych części ciała lub przedmiotów, może prowadzić do rozsiewu wirusa i powstawania nowych kurzajek na własnej skórze (tzw. auto-inoculacja) lub przeniesienia ich na inne osoby.
Ważne jest, aby pamiętać, że nawet jeśli kurzajka jest niewielka i nie powoduje dyskomfortu, nadal może być źródłem infekcji. Dlatego też, zaleca się ostrożność i unikanie bezpośredniego kontaktu z istniejącymi zmianami skórnymi. Stosowanie odpowiednich metod leczenia i profilaktyki, takich jak utrzymywanie skóry w dobrej kondycji, unikanie uszkodzeń, dbanie o higienę stóp i dłoni, a także unikanie dzielenia się osobistymi przedmiotami, może znacząco zmniejszyć ryzyko przeniesienia wirusa i rozprzestrzeniania się kurzajek.
Jak można zapobiegać powstawaniu kurzajek
Zapobieganie kurzajkom opiera się przede wszystkim na minimalizowaniu kontaktu z wirusem HPV i wzmacnianiu naturalnej odporności organizmu. Chociaż całkowite uniknięcie kontaktu z tym powszechnym wirusem jest trudne, istnieje szereg skutecznych strategii, które mogą znacząco zmniejszyć ryzyko zakażenia. Kluczowe jest dbanie o higienę osobistą oraz unikanie sytuacji sprzyjających transmisji wirusa.
Jednym z najważniejszych kroków jest utrzymanie skóry w dobrej kondycji. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Należy unikać drobnych urazów, skaleczeń i zadrapań, a w przypadku ich wystąpienia, jak najszybciej je opatrzyć. Szczególnie ważne jest nawilżanie skóry, zwłaszcza dłoni i stóp, aby zapobiec jej pękaniu i wysuszeniu. Używanie kremów nawilżających, zwłaszcza po kontakcie z wodą lub środkami chemicznymi, może pomóc w utrzymaniu jej elastyczności i integralności.
Unikanie miejsc, gdzie wirus HPV może łatwo przetrwać i się rozprzestrzeniać, jest kluczowe. Należą do nich między innymi:
- Miejsca publiczne o wysokiej wilgotności, takie jak baseny, sauny, łaźnie, siłownie, szatnie i wspólne prysznice. W takich miejscach zaleca się noszenie obuwia ochronnego, na przykład klapków.
- Dzielenie się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, buty, pilniki do paznokci czy maszynki do golenia. Przedmioty te mogą być nośnikiem wirusa.
- Długotrwały kontakt skóry z wodą, który może prowadzić do jej rozmiękczenia i zwiększenia podatności na infekcje.
Wzmacnianie układu odpornościowego jest równie istotne. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie chronicznego stresu wspomagają naturalne mechanizmy obronne organizmu, czyniąc go bardziej odpornym na infekcje wirusowe. Utrzymanie ogólnej dobrej kondycji zdrowotnej jest więc pośrednio związane z mniejszym ryzykiem rozwoju kurzajek.
Dodatkowo, warto unikać nawyków takich jak obgryzanie paznokci czy skubanie skórek, ponieważ mogą one prowadzić do mikrouszkodzeń skóry i ułatwiać wirusowi wniknięcie, a także do samorozsiewu wirusa na inne części ciała. W przypadku wykrycia u siebie lub u dziecka pierwszych objawów kurzajki, należy podjąć odpowiednie kroki w celu jej leczenia, aby zapobiec jej rozprzestrzenianiu się na siebie i inne osoby.
Kiedy należy zgłosić się do lekarza z kurzajką
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub w aptece, istnieją pewne sytuacje, w których konsultacja z lekarzem, najlepiej dermatologiem, jest wręcz wskazana. Zrozumienie, kiedy skierować się o profesjonalną pomoc, jest kluczowe dla właściwego zdiagnozowania problemu i podjęcia najskuteczniejszego leczenia, a także dla wykluczenia innych, potencjalnie groźniejszych schorzeń.
Pierwszym sygnałem, który powinien skłonić do wizyty u lekarza, jest brak poprawy po zastosowaniu dostępnych bez recepty preparatów. Jeśli kurzajka nie znika po kilku tygodniach konsekwentnego leczenia środkami dostępnymi w aptece, może to oznaczać, że zmiana jest oporna na te metody lub że jest to inny rodzaj zmiany skórnej wymagający innego podejścia. Lekarz będzie w stanie zaproponować silniejsze leki na receptę, metody kriochirurgii, elektrokoagulacji lub laseroterapii.
Należy również zgłosić się do lekarza w przypadku:
- Kurzajek zlokalizowanych w nietypowych miejscach, takich jak okolice narządów płciowych lub twarz (szczególnie w okolicy oczu lub ust). Takie zmiany mogą wymagać specjalistycznego podejścia i mogą być związane z innymi typami wirusa HPV.
- Zmian, które są bolesne, krwawią, szybko rosną, zmieniają kolor lub kształt. Mogą to być objawy sugerujące inne problemy skórne, w tym zmiany nowotworowe, które wymagają pilnej diagnostyki.
- Dużej liczby kurzajek lub ich szybkiego rozprzestrzeniania się po ciele. Może to świadczyć o osłabieniu układu odpornościowego lub o szczególnie agresywnej formie infekcji.
- Kurzajek u osób z obniżoną odpornością, na przykład z powodu chorób przewlekłych (cukrzyca, HIV), przyjmowania leków immunosupresyjnych lub chemioterapii. U tych pacjentów nawet pozornie łagodne zmiany mogą wymagać szczególnej uwagi.
- Wątpliwości co do diagnozy. Jeśli nie jesteśmy pewni, czy dana zmiana to na pewno kurzajka, lepiej skonsultować się z lekarzem, aby uzyskać prawidłową diagnozę.
Wczesna interwencja medyczna może zapobiec powikłaniom, zmniejszyć ryzyko rozprzestrzeniania się infekcji i zapewnić skuteczniejsze leczenie. Lekarz będzie w stanie ocenić rodzaj kurzajki, stopień jej zaawansowania oraz zaproponować najbardziej odpowiednią ścieżkę terapeutyczną, biorąc pod uwagę indywidualne potrzeby pacjenta.