Aktualizacja 25 lutego 2026
Leczenie kanałowe, znane również jako endodoncja, to zaawansowana procedura stomatologiczna, której celem jest ratowanie zębów, które zostały dotknięte głębokim stanem zapalnym lub infekcją miazgi zębowej. Miazga, czyli wewnętrzna tkanka zęba, zawiera nerwy, naczynia krwionośne i limfatyczne. Kiedy ta delikatna struktura zostaje uszkodzona lub zainfekowana, może to prowadzić do silnego bólu, obrzęku, a nawet utraty zęba, jeśli nie zostanie podjęte odpowiednie leczenie. Proces ten, choć może brzmieć skomplikowanie, jest niezwykle skuteczny w przywracaniu zdrowia zęba i zapobieganiu jego ekstrakcji.
Głównym zadaniem endodoncji jest usunięcie zainfekowanej lub martwej miazgi z wnętrza zęba, dokładne oczyszczenie i dezynfekcja kanałów korzeniowych, a następnie ich szczelne wypełnienie specjalnym materiałem. Pozwala to na zachowanie zęba w jamie ustnej, co jest znacznie lepszym rozwiązaniem niż jego usunięcie. Zachowany ząb pozwala na prawidłowe żucie, utrzymuje przestrzeń dla innych zębów i zapobiega problemom protetycznym w przyszłości.
Decyzja o konieczności leczenia kanałowego zazwyczaj wynika z kilku czynników. Głębokie ubytki próchnicowe, które docierają do miazgi, urazy mechaniczne zęba, pęknięcia lub złamania, a także wielokrotne zabiegi stomatologiczne na jednym zębie mogą prowadzić do jego uszkodzenia. Niekiedy zapalenie miazgi może rozwijać się samoistnie, bez wyraźnej przyczyny zewnętrznej. Objawy, które powinny skłonić do wizyty u dentysty, to między innymi silny, pulsujący ból zęba, wrażliwość na temperaturę (zarówno gorące, jak i zimne bodźce), obrzęk dziąsła wokół zęba, a także ciemnienie zęba.
Współczesna stomatologia dysponuje narzędziami i technikami, które sprawiają, że leczenie kanałowe jest procedurą stosunkowo bezbolesną i skuteczną. Choć samo słowo „kanałowe” może budzić niepokój, dzięki zastosowaniu nowoczesnych znieczuleń miejscowych i precyzyjnych narzędzi, pacjenci zazwyczaj odczuwają minimalny dyskomfort. Zrozumienie całego procesu, od diagnozy po rekonwalescencję, pozwala na oswojenie lęku i podjęcie świadomej decyzji o leczeniu.
Kiedy zgłosić się do dentysty w celu przeprowadzenia leczenia kanałowego
Podjęcie decyzji o konieczności przeprowadzenia leczenia kanałowego opiera się na dokładnej diagnozie dentystycznej, która jest wynikiem obserwacji objawów zgłaszanych przez pacjenta oraz badań klinicznych i radiologicznych. Istnieje szereg sygnałów, które powinny skłonić do pilnej konsultacji ze stomatologiem. Do najczęstszych symptomów sygnalizujących problem z miazgą zębową należą:
- Silny, pulsujący ból zęba, który nasila się w nocy lub przy zmianach pozycji ciała.
- Nadwrażliwość zęba na gorące lub zimne bodźce, która utrzymuje się po ustąpieniu bodźca.
- Obrzęk dziąsła wokół chorego zęba, często z widocznym ropnym wyciekiem (tzw. przetoka).
- Zmiana koloru zęba na ciemniejszy, co może świadczyć o obumarciu miazgi.
- Ból podczas nagryzania lub dotykania zęba, który może wskazywać na proces zapalny w okolicy wierzchołka korzenia.
- Uczucie „wyższego” zęba, jakby nie stykał się on prawidłowo z przeciwstawnymi zębami.
Przyczyną uszkodzenia miazgi, które prowadzi do konieczności leczenia kanałowego, może być wiele czynników. Głęboka próchnica jest jedną z najczęstszych przyczyn. Kiedy bakterie próchnicowe docierają do komory zęba, wywołują stan zapalny miazgi. Urazy mechaniczne, takie jak uderzenia w ząb, upadki czy wypadki komunikacyjne, mogą spowodować pęknięcie lub złamanie korony lub korzenia zęba, co również może doprowadzić do uszkodzenia miazgi. Nawet niewielkie pęknięcie, niewidoczne gołym okiem, może stanowić drogę dla bakterii.
Powtarzające się zabiegi stomatologiczne na jednym zębie, takie jak wielokrotne leczenie próchnicy, mogą osłabić miazgę i uczynić ją bardziej podatną na infekcje. W niektórych przypadkach, szczególnie w przypadku zębów martwych po urazie, zapalenie miazgi może rozwijać się bez wyraźnych objawów zewnętrznych, a dopiero rozwinięty stan zapalny w okolicy wierzchołka korzenia daje o sobie znać w postaci bólu lub obrzęku. Właśnie dlatego regularne wizyty kontrolne u dentysty są tak ważne – pozwalają na wczesne wykrycie problemów, zanim staną się one poważne.
Warto pamiętać, że zignorowanie objawów problemów z miazgą może prowadzić do poważniejszych konsekwencji. Nieleczony stan zapalny może przejść w fazę ropną, prowadząc do powstania ropnia okołowierzchołkowego, który może być źródłem bólu, obrzęku, a nawet gorączki. W skrajnych przypadkach infekcja może rozprzestrzenić się na otaczające tkanki, prowadząc do groźnych powikłań. Dlatego nie należy zwlekać z wizytą u stomatologa, gdy pojawią się niepokojące symptomy.
Przebieg procesu leczenia kanałowego krok po kroku

Pierwszym etapem jest diagnoza i przygotowanie. Dentysta przeprowadza szczegółowy wywiad z pacjentem, pytając o objawy i historię bólu. Następnie wykonuje badanie kliniczne, oceniając stan zęba i otaczających tkanek. Kluczowe jest wykonanie zdjęcia rentgenowskiego (RTG), które pozwala na ocenę stanu korzeni zęba, wykrycie ewentualnych zmian zapalnych w kości oraz określenie liczby i przebiegu kanałów korzeniowych. Po potwierdzeniu konieczności leczenia kanałowego, ząb jest izolowany od reszty jamy ustnej za pomocą koferdamu. Jest to gumowa osłona, która zapobiega przedostawaniu się śliny i bakterii do pola zabiegowego oraz chroni pacjenta przed połknięciem narzędzi czy materiałów stomatologicznych.
Następnie przechodzi się do etapu usunięcia miazgi. Dentysta wykonuje niewielkie otwarcie w koronie zęba, aby uzyskać dostęp do komory i kanałów korzeniowych. Za pomocą specjalnych, cienkich narzędzi endodontycznych – pilników – usuwana jest zainfekowana lub martwa miazga. Jest to etap wymagający dużej precyzji, ponieważ kanały korzeniowe są bardzo wąskie i skomplikowane w budowie. Po usunięciu miazgi, kanały są mechanicznie opracowywane, czyli poszerzane i kształtowane. Równocześnie przeprowadzana jest irygacja, czyli płukanie kanałów specjalnymi płynami dezynfekującymi, które usuwają pozostałości tkanki, bakterie i toksyny.
Kolejnym kluczowym etapem jest dezynfekcja i suszenie kanałów. Płukanie kanałów jest powtarzane wielokrotnie przy użyciu środków antybakteryjnych, takich jak podchloryn sodu czy chloreksydyna. Po dokładnym oczyszczeniu i dezynfekcji, kanały są osuszane za pomocą sterylnych, cienkich sączków papierowych. Jest to niezwykle ważne, ponieważ wilgoć w kanałach mogłaby sprzyjać rozwojowi bakterii.
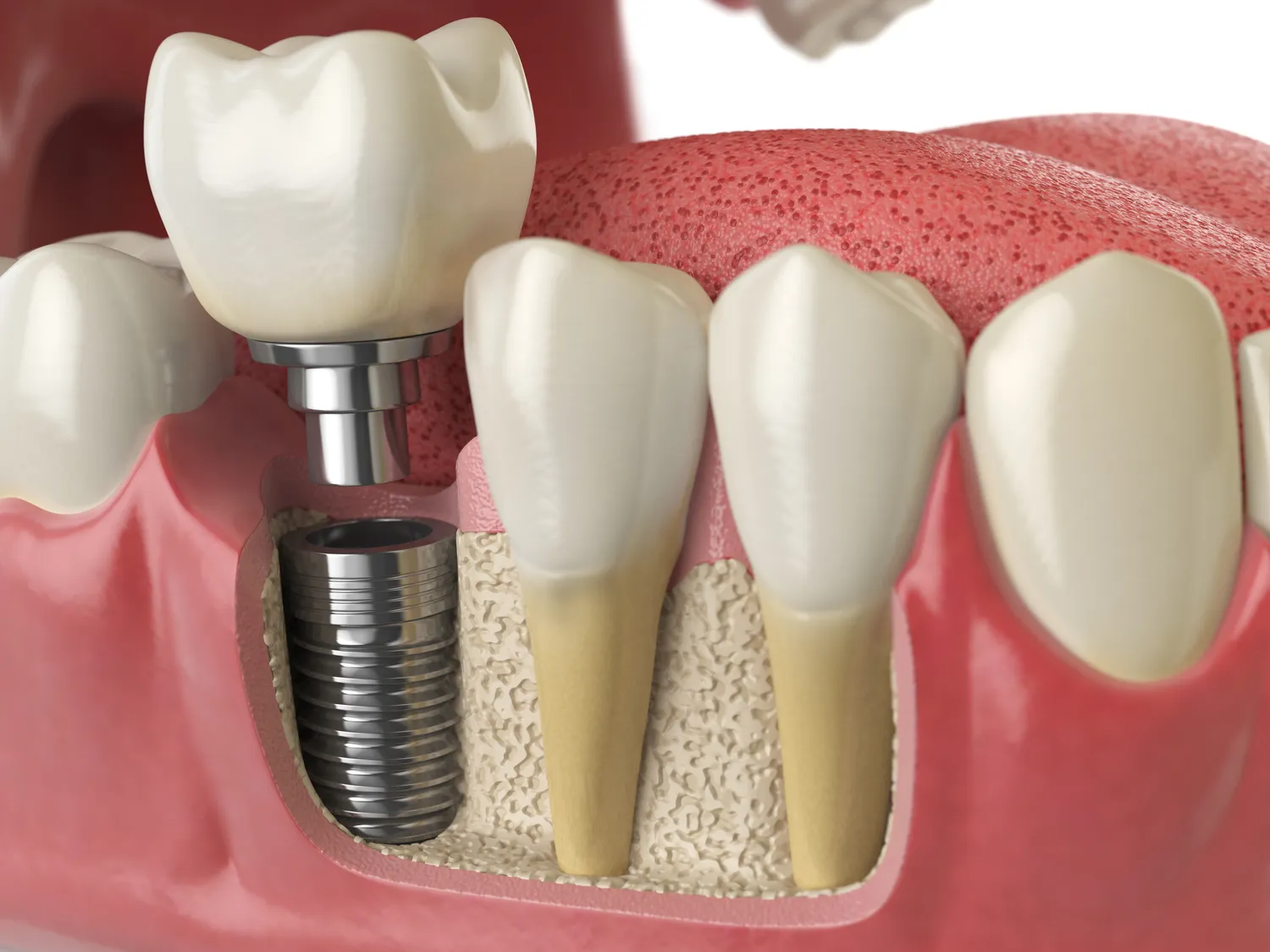
Ostatnim etapem jest wypełnienie kanałów. Po upewnieniu się, że kanały są czyste, suche i gotowe do wypełnienia, dentysta stosuje materiał uszczelniający. Najczęściej jest to gutaperka, naturalny materiał o konsystencji gumy, który jest dopasowywany do kształtu kanału. Gutaperka jest umieszczana w kanale wraz z pastą uszczelniającą, która wypełnia wszelkie drobne przestrzenie. Po wypełnieniu kanałów, otwór w koronie zęba jest tymczasowo lub na stałe zamykany materiałem wypełnieniowym. W zależności od stanu zęba i rozległości leczenia, może być konieczne wykonanie dodatkowej odbudowy protetycznej, takiej jak korona protetyczna, aby wzmocnić ząb i przywrócić mu pełną funkcjonalność.
Znaczenie diagnostyki radiologicznej w leczeniu kanałowym
Diagnostyka radiologiczna odgrywa nieocenioną rolę w procesie leczenia kanałowego, stanowiąc fundament dla prawidłowego rozpoznania, planowania i oceny skuteczności terapii endodontycznej. Zdjęcia rentgenowskie, zarówno te tradycyjne, jak i nowoczesne cyfrowe, dostarczają dentystom niezbędnych informacji wizualnych, które są niedostępne podczas badania klinicznego. Bezprecyzyjnej oceny radiologicznej, przeprowadzenie skutecznego i bezpiecznego leczenia kanałowego byłoby znacząco utrudnione, a często wręcz niemożliwe.
Jednym z kluczowych zastosowań radiologii w endodoncji jest identyfikacja przyczyny problemu. Zdjęcie RTG pozwala uwidocznić głębokość ubytków próchnicowych, ocenić stopień ich zaawansowania i określić, czy dotarły one do miazgi zęba. Jest to szczególnie ważne w przypadkach, gdy próchnica nie jest widoczna gołym okiem lub rozwija się w trudno dostępnych miejscach. Ponadto, radiografia umożliwia wykrycie pęknięć lub złamań korzenia zęba, które mogą być przyczyną bólu i infekcji, a które często są niewidoczne w badaniu klinicznym.
Kolejnym niezwykle ważnym aspektem diagnostyki radiologicznej jest ocena stanu miazgi i tkanek okołowierzchołkowych. Zdjęcie rentgenowskie pozwala na identyfikację zmian zapalnych w kości wokół wierzchołka korzenia, takich jak torbiele czy ropnie. Te zmiany są często bezbolesne na wczesnym etapie, ale świadczą o postępującym procesie chorobowym, który wymaga interwencji endodontycznej. Ocena radiologiczna pozwala również na stwierdzenie, czy miazga jest żywa, czy obumarła, co jest kluczowe dla decyzji o dalszym postępowaniu.
W trakcie samego leczenia kanałowego, radiografia służy do planowania terapii. Zdjęcia pozwalają na określenie liczby kanałów korzeniowych, ich kształtu, długości oraz obecności ewentualnych anomalii anatomicznych, takich jak zakrzywienia, dodatkowe rozgałęzienia czy kanały boczne. Te informacje są niezbędne do prawidłowego opracowania i wypełnienia wszystkich kanałów. Po zakończeniu leczenia, kolejne zdjęcia RTG pozwalają na ocenę jakości wypełnienia kanałów i potwierdzenie ustąpienia zmian zapalnych w tkankach okołowierzchołkowych. Regularne kontrole radiologiczne po leczeniu są również ważne, aby monitorować proces gojenia i wczesne wykrycie ewentualnych nawrotów infekcji.
Nowoczesne techniki radiologiczne, takie jak tomografia komputerowa wiązki stożkowej (CBCT), oferują jeszcze bardziej szczegółowy obraz trójwymiarowy struktur zęba i otaczających tkanek. Pozwala to na precyzyjną ocenę skomplikowanych przypadków, takich jak powtórne leczenie kanałowe, perforacje korzenia czy obecność złamań niewidocznych na tradycyjnych zdjęciach RTG. Dzięki tym zaawansowanym narzędziom, dentyści mogą podejmować bardziej świadome decyzje terapeutyczne, co przekłada się na lepsze rokowania i większą satysfakcję pacjentów.
Odbudowa zęba po leczeniu kanałowym – klucz do jego długowieczności
Po skutecznym przeprowadzeniu leczenia kanałowego, ząb, choć uratowany, staje się strukturą bardziej kruchą i podatną na złamania. Wynika to z kilku czynników. Po pierwsze, usunięcie miazgi eliminuje żywą tkankę, która nadawała zębowi pewną elastyczność. Po drugie, konieczność wykonania otworu w koronie zęba w celu dostępu do kanałów, a także często rozległe ubytki próchnicowe lub złamania, które doprowadziły do konieczności leczenia, osłabiają jego strukturę. Dlatego też, odbudowa zęba po leczeniu kanałowym jest etapem kluczowym dla jego długoterminowej funkcji i estetyki.
Pierwszym krokiem w procesie odbudowy jest zazwyczaj tymczasowe lub stałe wypełnienie ubytku w koronie zęba. Jeśli ubytek jest niewielki, dentysta może zastosować standardowy materiał kompozytowy. W przypadkach, gdy ząb utracił znaczną część swojej korony, konieczne może być zastosowanie tzw. wkładu koronowo-korzeniowego. Jest to specjalna konstrukcja, która jest cementowana w jednym z kanałów korzeniowych, a jej część wystająca ponad ząb służy jako filar dla przyszłej odbudowy protetycznej.
Wkład koronowo-korzeniowy może być wykonany z różnych materiałów, takich jak metal (np. tytan, stopy metali szlachetnych) lub materiały ceramiczne (np. cyrkon). Wybór materiału zależy od lokalizacji zęba, sił działających na niego podczas żucia oraz preferencji estetycznych pacjenta. Wkłady metalowe są zazwyczaj bardzo wytrzymałe, ale mogą być widoczne przez cienką tkankę dziąsłową. Wkłady ceramiczne oferują lepszą estetykę, ale mogą być mniej odporne na złamanie w przypadku bardzo silnych nacisków.
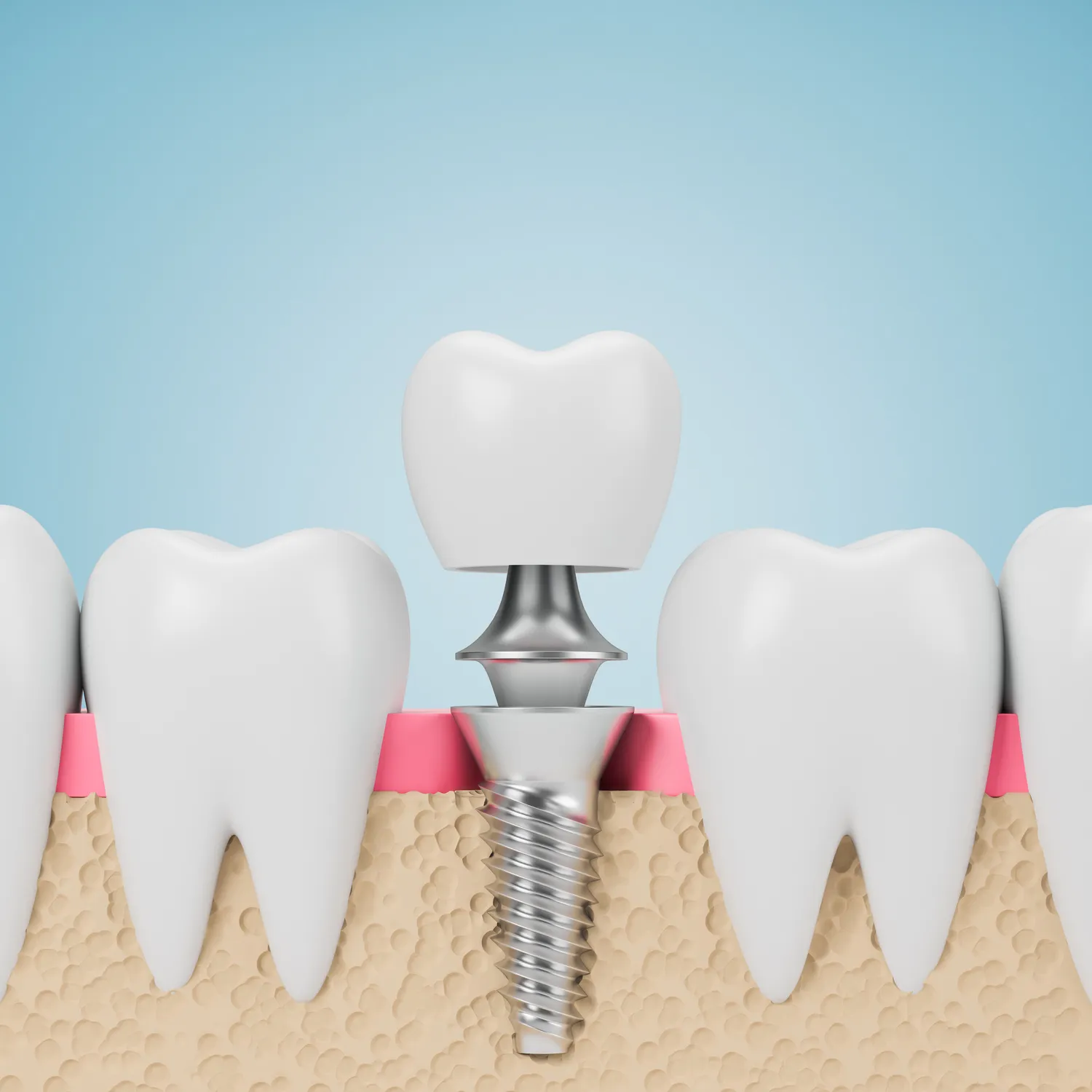
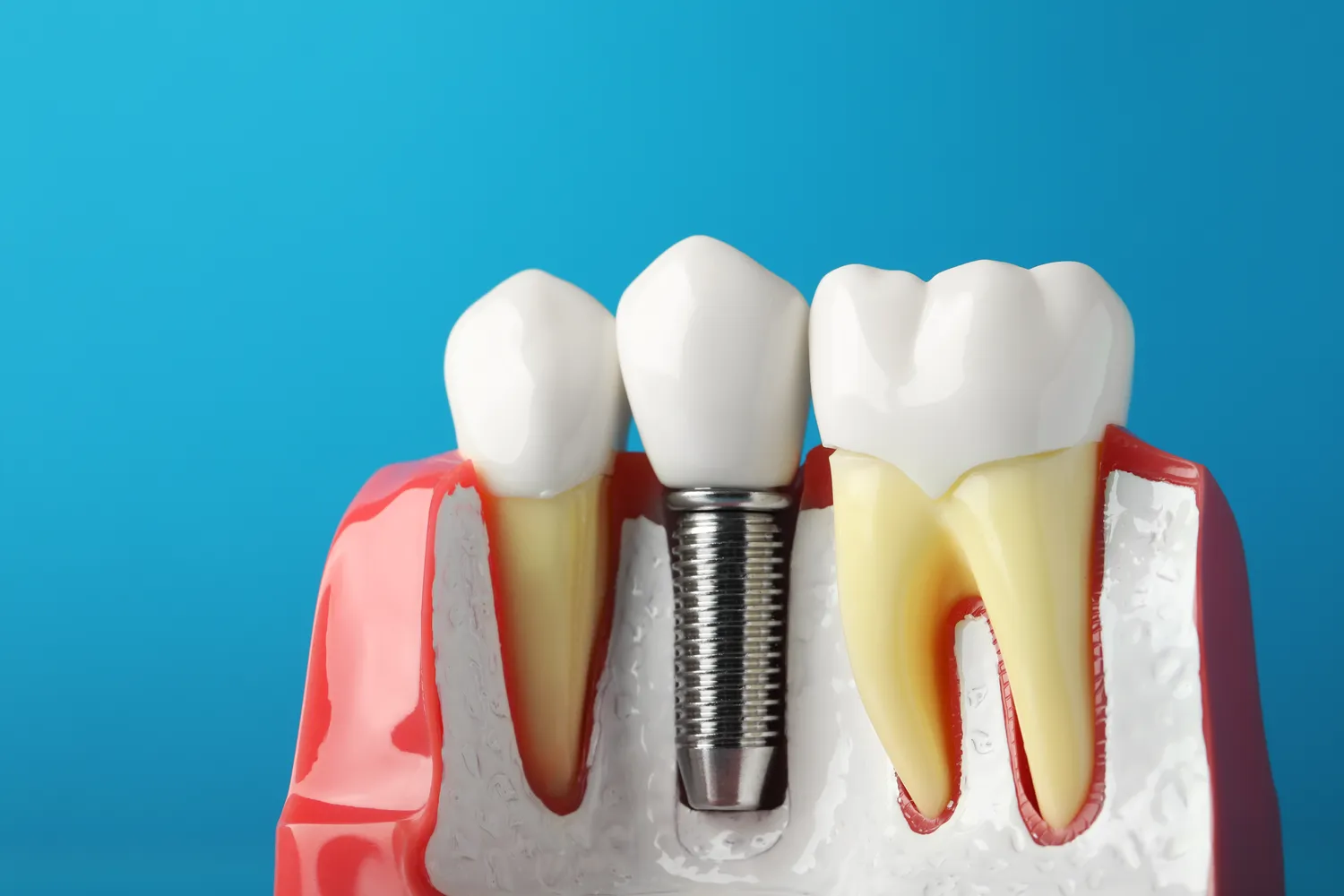
Kolejnym, często niezbędnym etapem jest wykonanie korony protetycznej. Korona protetyczna jest zewnętrzną nakładką, która obejmuje cały ząb, wzmacniając go i przywracając jego pierwotny kształt, funkcję i wygląd. Korony mogą być wykonane z różnych materiałów, w tym porcelany napalanej na metal (korony metalowo-porcelanowe), pełnoceramiczne (np. cyrkonowe lub porcelanowe) lub kompozytowe. Korony pełnoceramiczne są obecnie najczęściej stosowane ze względu na doskonałą estetykę, biokompatybilność i wysoką wytrzymałość.
Proces wykonania korony obejmuje zazwyczaj kilka wizyt u dentysty. Na pierwszej wizycie ząb jest szlifowany, czyli przygotowywany do przyjęcia korony, a następnie pobierany jest wycisk, który trafia do laboratorium protetycznego. Tam technik protetyczny wykonuje koronę na podstawie wycisku. Na kolejnej wizycie korona jest przymierzana i, jeśli wszystko jest w porządku, cementowana na stałe na zębie. Po odbudowie zęba, niezwykle ważne jest utrzymanie dobrej higieny jamy ustnej, regularne wizyty kontrolne u dentysty oraz unikanie nadmiernego obciążania odbudowanego zęba, aby zapewnić mu jak najdłuższą żywotność.
Potencjalne powikłania i jak im zapobiegać po leczeniu kanałowym
Chociaż leczenie kanałowe jest procedurą o wysokiej skuteczności, jak każda interwencja medyczna, niesie ze sobą ryzyko wystąpienia pewnych powikłań. Świadomość potencjalnych problemów oraz stosowanie się do zaleceń pozabiegowych są kluczowe dla minimalizacji ryzyka i zapewnienia pomyślnego procesu gojenia. Zrozumienie przyczyn i objawów powikłań pozwala na szybką reakcję i podjęcie odpowiednich kroków.
Jednym z najczęstszych, choć zazwyczaj przejściowych, powikłań jest ból po leczeniu kanałowym. Jest to naturalna reakcja organizmu na interwencję stomatologiczną. Ból powinien stopniowo ustępować w ciągu kilku dni po zabiegu. W przypadku nasilenia bólu, jego utrzymywania się przez dłuższy czas lub wystąpienia gorączki, należy niezwłocznie skontaktować się z dentystą. Może to świadczyć o niepełnym usunięciu infekcji, pęknięciu narzędzia w kanale lub rozwoju stanu zapalnego w tkankach okołowierzchołkowych.
Innym potencjalnym problemem jest niedostateczne wypełnienie kanałów korzeniowych. Jeśli kanały nie zostaną szczelnie wypełnione, w ich wnętrzu mogą pozostać przestrzenie, w których mogą rozwijać się bakterie, prowadząc do ponownego zakażenia i rozwoju stanu zapalnego. Niewidoczne pęknięcie korzenia lub obecność dodatkowych, nieodnalezionych kanałów również mogą być przyczyną niepowodzenia leczenia. W takich przypadkach często konieczne jest powtórne leczenie kanałowe (tzw. re-endo), które ma na celu usunięcie starego wypełnienia i ponowne opracowanie oraz wypełnienie kanałów.
Uszkodzenie narzędzia endodontycznego w kanale korzeniowym to kolejne możliwe powikłanie. Współczesne narzędzia są coraz bardziej wytrzymałe, jednak podczas pracy w skomplikowanych anatomicznie kanałach, istnieje ryzyko ich złamania. W zależności od sytuacji, dentysta może próbować usunąć fragment narzędzia lub obejść go podczas dalszego leczenia. Pęknięcie korzenia podczas opracowywania kanałów jest również możliwe, zwłaszcza w przypadku zębów osłabionych lub z istniejącymi pęknięciami. Takie przypadki często prowadzą do konieczności ekstrakcji zęba.
Aby zapobiegać powikłaniom, kluczowe jest przestrzeganie zaleceń pozabiegowych przekazanych przez dentystę. Należą do nich: przyjmowanie przepisanych leków przeciwbólowych i przeciwzapalnych, stosowanie odpowiedniej higieny jamy ustnej, unikanie twardych pokarmów przez kilka dni po zabiegu oraz zgłaszanie się na wizyty kontrolne. Regularne kontrole stomatologiczne po leczeniu kanałowym pozwalają na wczesne wykrycie ewentualnych problemów i szybkie podjęcie działań korygujących, co znacząco zwiększa szanse na długoterminowy sukces leczenia.